Editor original – Raquel Lowe
Colaboradores principales – francky petit, Administración, kim jackson, Raquel Lowe, Nick Libotton, Evan Tomás, Jonathan Fahrner, Tarina van der Stockt, Candace Goh, Naomi O’Reilly, Kai A. Sigel, WikiSysop, Claire Knott y 127.0.0.1
Contenido
- 1 Definición/Descripción
- 2 Anatomía clínicamente relevante
- 3 Propósito
- 4 Técnica
- 5 evidencia
- 6 Importancia clínica
- 7 recursos
- 8 referencias
Definición/Descripción
La prueba de la arteria vertebral (IVA) se utiliza en fisioterapia para evaluar el flujo sanguíneo de la arteria vertebral al cerebro, buscando síntomas de insuficiencia y enfermedad de la arteria vertebral.(1)(2)(3).
La maniobra de prueba provoca una reducción de la luz en la tercera división de la arteria vertebral, lo que resulta en una disminución del flujo sanguíneo de la VA intracraneal del lado contralateral.(2)(3)(4). Provoca isquemia, debido a la pérdida de sangre en la protuberancia y el bulbo raquídeo.(1)(3)(5) del cerebro. Esto produce mareos, náuseas, síncope, disartria, disfagia y alteraciones de la audición o la visión, paresia o parálisis de pacientes con insuficiencia vertebrobasilar (VBI).(4).
Anatomía clínicamente relevante
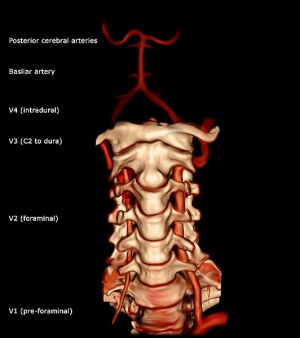
El arteria vertebral es una arteria importante en el cuello(6). Se ramifica desde la arteria subclavia, de donde surge de la porción posterosuperior de la arteria subclavia. Asciende a través de los agujeros de las apófisis transversas de la sexta vértebra cervical. Luego, enrolla detrás de la apófisis articular superior del atlas. Entra en el cráneo a través del agujero magno, donde se une con la arteria vertebral opuesta para formar la arteria basilar (en el borde inferior de la protuberancia).(5).
La arteria vertebral se puede dividir en cuatro divisiones: la primera división discurre posterocraneal entre el largo del cuello y el m. escaleno anterior.(5) La primera división también se llama «división preforaminal».(6) La segunda división corre cranealmente a través de los agujeros en las apófisis transversas cervicales de las vértebras cervicales C2.(5) La segunda división también se llama división foraminal.(6). La tercera división se define como la parte que sube desde C2. Se eleva desde este último agujero en el lado medial del recto de la cabeza lateral y se curva detrás de la apófisis articular superior del atlas. Luego, se encuentra en el surco de la superficie superior del arco posterior del atlas y entra en el canal vertebral pasando por debajo de la membrana atlantooccipital posterior.(5). La cuarta parte perfora la duramadre y se inclina medialmente hacia la parte frontal del bulbo raquídeo.(5)
Objetivo
La prueba de la arteria vertebral se utiliza para evaluar el flujo sanguíneo de la arteria vertebral y buscar síntomas de insuficiencia de la arteria vertebral.(1)(2)(3).
Una reducción del flujo sanguíneo puede provocar un ataque isquémico transitorio (AIT), un signo crítico de accidente cerebrovascular inminente. Podría significar que, si la enfermedad no se diagnostica rápidamente, se corre el riesgo de perder la oportunidad de evitar una discapacidad permanente o incluso la muerte.(7)(8) o si la columna cervical se coloca en una posición comprometida, se corre el riesgo de provocar una discapacidad permanente o incluso la muerte.
Según Johnston et al.(9) Se ha estimado que el riesgo de sufrir un accidente cerebrovascular a los 90 días después de un ataque isquémico transitorio es aproximadamente del 10%. El 50% de estos accidentes cerebrovasculares ocurren dentro de los dos primeros días después de un AIT. Por lo tanto, es importante enviar a una persona con una puntuación positiva al hospital, donde podrá ser examinada más a fondo. El AIT a menudo se diagnostica erróneamente como un migrañaconvulsiones, neuropatía periférica o ansiedad(8).
Técnica
El rango de movimiento activo de la columna cervical generalmente se realiza antes de la evaluación pasiva.(1).
- Coloque al paciente en decúbito supino y realice una extensión pasiva y flexión lateral de la cabeza y el cuello.(1)(2)(3).
- Realice una rotación pasiva del cuello hacia el mismo lado y manténgalo así durante aproximadamente 30 segundos.(10).
- Repita la prueba con movimiento de la cabeza hacia el lado opuesto.
- La prueba se considera positiva si hay caída de los brazos, pérdida del equilibrio o pronación de las manos; un resultado positivo indica una disminución del suministro de sangre al cerebro(10).
Modificación:
- Gire la cabeza opuesta al lado probado al máximo y mantenga la posición durante 10 segundos.
- Vuelva a neutral durante 10 segundos.
- Extienda la cabeza durante 10 segundos.
- Regrese a neutral durante 10 segundos.
- Extiende y gira la cabeza (contra el lado opuesto probado) como máximo durante 10 segundos.
- Los síntomas positivos incluyen (Las 5 D) mareos, diplopía, disartria, disfagia, ataques de caídas, náuseas y vómitos, cambios sensoriales, nistagmo, etc.
A continuación se muestra una prueba alternativa de la arteria vertebral, que puede usarse en ciertos entornos. Por ejemplo, en la evaluación de un individuo con sospecha de VPPB.
Evidencia
La prueba se utiliza comúnmente desde hace más de 30 años.(2). Muchos autores han informado sobre la reducción de la luz, pero muchos de estos estudios no son suficientes debido a la falta de buenas muestras de personas sanas y pacientes con VBI en un amplio rango de edades. Un estudio sobre pruebas de arteria vertebral y diagnóstico diferencial en pacientes mareados.(11) También concluyó que el IVA no ha sido validado consistentemente como prueba clínica para VBI.
También hay muchas inconsistencias en la literatura actual. La revisión de Mitchell et al.(1) encontró que, de los veinte estudios que revisó, cuatro estudios midieron el flujo sanguíneo en la parte transversal del VA (primera división), once en la segunda división, ninguno en la tercera división y cinco en la cuarta división. En 7 de los 20 estudios no hubo pérdida de flujo sanguíneo en el VAI. Debido a la inconsistencia en la literatura, habrá resultados falsos positivos/negativos del flujo sanguíneo en la rotación de la columna cervical. Por lo tanto, los controvertidos hallazgos de la literatura actual no pueden utilizarse para guiar la práctica basada en la evidencia, excepto para respaldar la necesidad de precaución y autoridad en la detección y el tratamiento de los pacientes antes del tratamiento.
Côté et al.(12) citan que el valor predictivo positivo de esta prueba (la proporción de sujetos con una prueba positiva que son diagnosticados correctamente) es del 0%, y el valor predictivo negativo de esta prueba osciló entre el 63% y el 97%. Se descubrió que la prueba no era lo suficientemente válida como para detectar una reducción del flujo sanguíneo en el VA. Por tanto, el valor de esta prueba es cuestionable.(1)(3).
Importancia clínica
Los fisioterapeutas deben tener en cuenta los siguientes puntos en relación con el uso de pruebas de provocación para VBI(13)(11):
- Las pruebas en sí son provocativas y, por lo tanto, conllevan algún riesgo inherente. Sin embargo, si se selecciona adecuadamente y se realiza con cuidado (incluso sólo hasta el punto inicial de provocación de los síntomas), se minimizará cualquier riesgo potencial para el paciente. La provocación de síntomas o signos durante las pruebas debe alertar al fisioterapeuta sobre la necesidad de tener especial cuidado en la selección de los procedimientos de exploración y tratamiento.
- Las pruebas recomendadas son los procedimientos más válidos para determinar la presencia de VBI y la adecuación de la circulación colateral identificada en la literatura hasta la fecha. Aunque las pruebas han mostrado resultados mixtos en relación con los cambios en el flujo sanguíneo arterial vertebrobasilar en estudios experimentales, parece que la rotación final es la posición cervical más sensible. Investigaciones recientes también han identificado cambios en el flujo sanguíneo en la posición de manipulación simulada.
- No existe un método clínico sencillo para evaluar el estado intrínseco de la arteria vertebral y los fisioterapeutas deben ser conscientes de ello al examinar o tratar la columna cervical. Las pruebas recomendadas no identificarán a todos los pacientes con riesgo de sufrir un evento adverso tras la manipulación o movilización cervical.
- Se recomienda VAT para evaluar la tolerancia posicional cervical. Si la prueba es positiva, se debe derivar al paciente a más pruebas de diagnóstico para descartar VBI.
Si un paciente da positivo en la prueba de la arteria vertebral, es posible que tenga insuficiencia vertebrobasilar (VBI), pero si da negativo, usted NO PUEDO Descartar insuficiencia vertebrobasilar.
Recursos
- Marco internacional para el examen de la región cervical en busca de posible disfunción arterial cervical antes de la intervención de terapia manual ortopédica
- Guías clínicas para evaluar la insuficiencia vertebrobasilar en el tratamiento de los trastornos de la columna cervical.
Referencias
- ↑ 1.0 1.1 1.2 1.3 1.4 1.5 1.6 Jeanette Mitchell; Insonación Doppler de los cambios en el flujo sanguíneo de la arteria vertebral asociados con la rotación de la columna cervical: implicaciones para los terapeutas manuales; Teoría y Práctica de la Fisioterapia; 2007; 23(6):303-313
- ↑ 2.0 2.1 2.2 2.3 2.4 R. subvención; Prueba de arteria vertebral: el protocolo de la Asociación Australiana después de 6 años; Terapia Manual; 1996; 1; 149-153
- ↑ 3.0 3.1 3.2 3.3 3.4 3.5 Jeanette A. Mitchell; Cambios en el flujo de la arteria vertebral después de la rotación normal de la columna cervical; Revista de Terapéutica Manipulativa y Fisiológica; 347-351, 2002
- ↑ 4.0 4.1 Jeanette A. Mitchell; ¿La rotación de la columna cervical, como se utiliza en la prueba estándar de insuficiencia vertebrobasilar, está asociada con un cambio mensurable en el flujo sanguíneo de la arteria vertebral intracraneal?; Terapia Manual; 2004; 9; 220–227
- ↑ 5.0 5.1 5.2 5.3 5.4 5.5 http://education.yahoo.com/reference/gray/subjects/subject/148
- ↑ 6.0 6.1 6.2 http://home.comcast.net/~wnor/lesson5.htm
- ↑ Albers GW, Caplan LR, Easton JD, Fayad PB, Mohr JP, Saver JL, et al.; Ataque isquémico transitorio: propuesta de nueva definición; N Inglés J Med. 2002;347:1713–6.(A2)
- ↑ 8.0 8.1 Hiroaki Naritomi, MD; Fumihiko Sakai, MD; Dr. John Stirling Meyer; fckLRPatogenia de los ataques isquémicos transitorios dentro del sistema arterial vertebrobasilar; Arco Neurol. 1979;36(3):121-128.(B)
- ↑ Johnston CS, Gress DR, Browner WS, Sidney S. Pronóstico a corto plazo después del diagnóstico de AIT en el departamento de emergencias. JAMA. 2000;284:2901–6.(B)
- ↑ 10.0 10.1 Magee DJ. Evaluación física ortopédica. Ciencias de la Salud Elsevier; 2013
- ↑ 11.0 11.1 Alshahrani A, Johnson EG, Cordett TK. arteria vertebral…