Mayores contribuyentes – Stacy Schiurring y Jess campana
Contenido
- 1 Prepare al paciente
- 2 Cómo retirar el apósito y el recubrimiento de heridas antiguas
- 3 Descripción de la herida
- 3.1 Ubicación de la herida
- 3.2 Forma de la herida
- 3.3 Medición de heridas
- 3.4 Bordes de la herida
- 3.5 Tipo de tejido dentro del lecho de la herida
- 3.6 Estructuras anatómicas visibles dentro de la herida.
- 3.7 Drenaje de heridas
- 3.8 Olor de la herida
- 3.9 Piel perilesional
- 3.10 Circulación sanguínea
- 3.11 Sensación
- 3.12 Infección
- 3.13 Función biomecánica articular
- 4 Clasificación de heridas
- 5 recursos
- 6 Referencias
Preparar al paciente
Para revisar una evaluación subjetiva del cuidado de heridas, lea Este artículo.
La evaluación objetiva incluye documentación concisa y exhaustiva recopilada durante la evaluación física. La evaluación objetiva de una herida puede llevar algún tiempo. Por lo tanto, es importante tener en cuenta la posición y la comodidad del paciente durante la evaluación. La posición ideal le proporcionará al paciente comodidad y modestia, al tiempo que le permitirá al médico tener acceso total al área de tratamiento.(1)
En el siguiente video corto se analizan los principios del uso de cubiertas para brindar privacidad y comodidad al paciente.
Cómo retirar apósitos y cubiertas de heridas antiguas
Cuando esté listo para comenzar su evaluación objetiva de la herida, primero observe la apariencia del vendaje viejo:
- ¿Está intacto o falta?
- Observe cualquier drenaje en el interior y el exterior del apósito (drenaje a través del vendaje)
- ¿Hay zonas de desgaste en el apósito?
Descripción de la herida
Retire el apósito viejo y limpie bien la herida con solución salina normal o con agua esterilizada. A continuación, se incluye una guía de descripciones útiles de heridas.(1) Recuerde describir la herida para que otro proveedor de atención médica pueda comprender su documentación y seguir su plan de tratamiento.
Ubicación de la herida
- Utilice siempre un punto de referencia anatómico al describir la ubicación de una herida.
- Sea específico y utilice términos anatómicos.
- Documento derecho/izquierdo, medial/lateral, distal/proximal y craneal/caudal
- Para áreas más grandes, puede limitarlo por región, como el tercio distal de la parte medial de la pierna, cinco centímetros proximal al maléolo medial o 10 centímetros distal a la articulación lateral de la rodilla.(1)
Forma de la herida
- La forma puede dar una indicación de la etiología y ayuda a documentar los cambios de la herida a lo largo del tiempo.
- Los posibles descriptores incluyen circular, redondo, ovalado, irregular, cuadrado, lineal, perforado o mariposa.(1)
Medición de heridas
- Las dimensiones de la herida son una medida de resultado significativa y son importantes para monitorear la respuesta a un plan de tratamiento y para el pronóstico de la herida.
- Las medidas deben tomarse en centímetros o milímetros de borde a borde de la herida y deben incluir (1) longitud, (2) ancho, (3) área de superficie y (4) profundidad. También se puede calcular el volumen, pero esto no es tan común a menos que se trate de una herida muy grande.
- Las mediciones de las heridas generalmente se registran una vez por semana, pero se pueden tomar con mayor frecuencia para capturar cambios rápidos en heridas que cicatrizan rápidamente o se deterioran.
- Es posible que las heridas grandes, estancadas o crónicas solo necesiten medirse cada dos semanas o mensualmente.
- Se deben tomar nuevas mediciones después de un cambio en el estado del paciente o después de una intervención quirúrgica de la herida.(1)
| Método de medición de heridas | Descripción | Ventaja del método | Desventaja del método | Ejemplos |
|---|---|---|---|---|
| Método del reloj |
|
|
La mayor longitud y el mayor ancho no necesariamente están entre las 12 y las seis y entre las tres y las nueve, por lo que es posible que no capturen el tamaño real de la herida. | 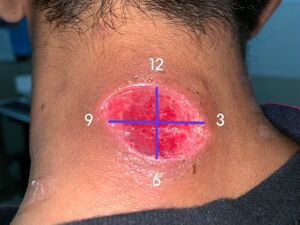
|
| Método perpendicular |
|
|
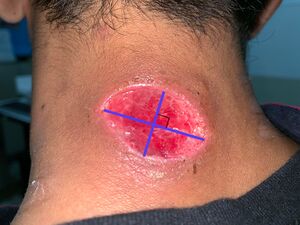
| |
| Método de rastreo |
|
|
|
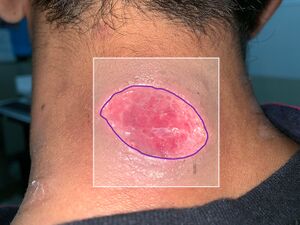
|
| Fotografía |
|
|
Es posible que las instalaciones no tengan el equipo o las capacidades para realizar fotografías digitales. | 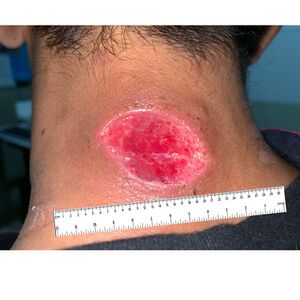 Se recomienda agregar identificadores como las iniciales del paciente y/o número de historia clínica, zona del cuerpo que se va a fotografiar, fecha/hora e indicar la orientación de la cabeza. Se recomienda agregar identificadores como las iniciales del paciente y/o número de historia clínica, zona del cuerpo que se va a fotografiar, fecha/hora e indicar la orientación de la cabeza.
|
| Planimetría |
|
La planimetría computacional es el método estándar utilizado en la investigación de heridas, pero rara vez se utiliza clínicamente debido al costo y la disponibilidad. | 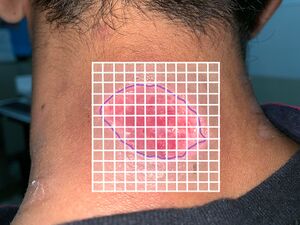
|
Bordes de la herida
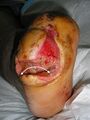
- Bordes inclinados Son deseables, ya que permiten que las células epiteliales migren a través de la superficie de la herida.
- Bordes uniformes o perforados Por lo general, son el resultado de hipoxia tisular debido a enfermedad arterial periférica, bajo gasto cardíaco o anemia.
- Bordes irregulares o serpenteantes Se observan típicamente en casos de insuficiencia venosa y suelen ir acompañados de edema y tinción de hemosiderina alrededor de la herida.
- Epibole (bordes enrollados) se producen cuando las células epiteliales no pueden migrar a través de la superficie de la herida. Esto puede deberse a una falta de perfusión o nutrición tisular, la presencia de biopelícula bacteriana, infección, hipergranulación o traumatismos repetidos.
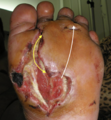
- Bordes desprendidos Se producen cuando el epitelio se desprende del tejido subcutáneo. Los bordes desprendidos deben documentarse según su ubicación, utilizando el reloj como referencia. Mida la profundidad con un hisopo ligeramente humedecido con solución salina.
-
Las flechas indican áreas de células epiteliales que avanzan a lo largo de los bordes inclinados de la herida.
-
Las flechas indican áreas de epíbola (bordes enrollados)
-
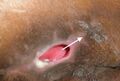
Las flechas indican el margen del área de socavación.
-
La flecha indica la dirección del tracto sinusal.
-

La flecha amarilla indica el área de socavación, la flecha blanca la trayectoria del túnel.
Todas las imágenes proporcionadas y utilizadas con el amable permiso de Dana Palmer PT.
Tipo de tejido dentro del lecho de la herida
El tejido puede describirse como viable o no viable.
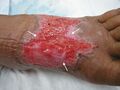
- Tejido viable Es brillante, reluciente, elástico, tenso y húmedo. El tejido viable puede ser tejido de granulación o tejido epitelial.
- Tejido de granulación Es el crecimiento de pequeños vasos sanguíneos y tejido conectivo. Es suave y esponjoso y puede sangrar al tacto. El tejido de granulación suele ser de color rosa pálido al principio y luego rojo carnoso a medida que se vasculariza.
- El tejido de granulación sano es de color rojo brillante, brillante, granulado o lleno de baches y con un aspecto aterciopelado.
- El tejido de granulación no sano es pálido o de color rojo opaco debido a un suministro vascular deficiente. También puede ser friable y desintegrarse al retirar el apósito o al limpiarlo.
- La hipergranulación es un crecimiento excesivo de tejido de granulación que se eleva por encima del nivel de la superficie de la herida. Tiene forma irregular y presenta gránulos grandes o hinchados. La hipergranulación suele deberse a maceración, infección o fricción en el lecho de la herida. Debe eliminarse para que se produzca una curación adecuada.
- Tejido epitelial Es de color rosado o rojo y tiene la apariencia de piel nueva.
- Tejido de granulación Es el crecimiento de pequeños vasos sanguíneos y tejido conectivo. Es suave y esponjoso y puede sangrar al tacto. El tejido de granulación suele ser de color rosa pálido al principio y luego rojo carnoso a medida que se vasculariza.
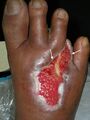
- Tejido no viable Es tejido necrótico o muerto dentro del lecho de la herida. Debe eliminarse para que se produzca una curación adecuada y para reducir el riesgo de infección.
- Mudar es tejido subcutáneo no viable y sus subproductos. Suele ser de color amarillo a tostado y puede ser mucoso o fibroso. Es el resultado de la descomposición de células muertas por parte del cuerpo y varía de no adherido a débilmente adherido al tejido.
- Escara Indica daño tisular más profundo. Puede ser de color negro, gris o marrón. Está adherida al lecho de la herida y puede ser dura, esponjosa, gomosa o correosa. La escara a veces se confunde con costras. costra es una acumulación de células sanguíneas secas, plaquetas y suero sobre la superficie de la piel, y la curación en realidad ocurre debajo de la costra, mientras que la escara es tejido no viable que debe eliminarse…