Resumen
La hipertensión pulmonar (pH) es una enfermedad cardiopulmonar progresiva y potencialmente mortal que no es infrecuente. La modulación de la arteria pulmonar (PA) implica varios ácidos grasos, incluidos ácidos grasos poliinsaturados omega-6 (ω-6 PUFA) y oxilipinas derivadas de PUFAS ω-6. Estos mediadores lipídicos se producen a través de la ciclooxigenasa (Cox), la lipoxigenasa (LOX), el citocromo P450 (CYP450) y las vías no enzimáticas. Desempeñan un papel crucial en la aparición y el desarrollo del pH al regular la función y el fenotipo de las células endoteliales de la arteria pulmonar (PAEC), las células del músculo liso de la arteria pulmonar (PASMC), los fibroblastos pulmonares, los macrófagos alveolares y las células inflamatorias. Las alteraciones en las PUFA y oxilipinas ω-6 son fundamentales para causar vasoconstricción, remodelación pulmonar y, en última instancia, conducir a la insuficiencia cardíaca derecha en el pH. A pesar de la comprensión limitada de la fisiopatología del pH, existe el potencial de nuevas intervenciones a través de enfoques dietéticos y farmacológicos dirigidos a PUFA y oxilipinas Ω-6. El objetivo de esta revisión es resumir los avances significativos en la investigación clínica y básica sobre las PUFA y oxilipinas omega-6 en la enfermedad vascular pulmonar, particularmente el pH, y proponer una modalidad terapéutica potencial dirigida contra Omega-6 PUFA.
Introducción
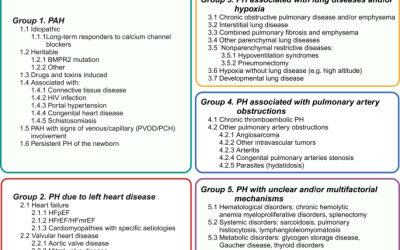
La hipertensión pulmonar (pH) es un grupo de trastornos hemodinámicos caracterizados por la remodelación vascular pulmonar, la vasoconstricción y la trombosis, lo que finalmente conduce a la insuficiencia cardíaca y la mortalidad correctas (1). El pH se puede clasificar en cinco subgrupos clínicos: hipertensión arterial pulmonar (HAP), pH debido a enfermedad cardíaca izquierda, pH debido a la enfermedad pulmonar hipóxica crónica, el pH tromboembólico crónico (CTEPH) y el pH con mecanismos poco claros y/o multifactoriales (2). Actualmente, los medicamentos aprobados para el pH de tratamiento dirigido incluyen principalmente análogos de prostaciclina, agonistas del receptor de prostaciclina, inhibidores de la fosfodiesterasa 5, antagonistas del receptor de endotelina y activadores de CGMP (((3). En particular, la eficacia de los análogos de prostaciclina y los agonistas del receptor de prostaciclina está fuertemente influenciada por los niveles de oxilipinas derivados de ácidos grasos poliinsaturados (PUFA).
Las oxilipinas son una familia de ácidos grasos oxidados que se producen a partir de PUFA a través de diversas vías, incluidas la ciclooxigenasa (Cox), la lipoxigenasa (LOX), las vías del citocromo P450 (CYP450) y las vías no enzimáticas (NE) (4, 5). Sirven como mediadores principales de las acciones de PUFA. Los PUFA se pueden clasificar en dos familias en función de la posición del doble enlace en el extremo de metilo (Ω; N-) (6). Los PUFA predominantes incluyen PUFA ω-3 como el ácido α-linolénico (Ala, C18: 3N3), el ácido eicosapentaenoico (EPA, C20: 5N3), el ácido docosapentaenoico (DPA, C22: 5N3) y el ácido docosahexaenoico (DHA, C22: 6n3), también Ω. ácido linoleico (LA, C18: 2N6), ácido dihomo-γ-linolénico (DGLA, C20: 3N6), ácido araquidónico (AA, C20: 4N6) y ácido adrenico (ADA, C22: 4N6) (7) (Higo. 1). Los PUFA ω-6 y sus metabolitos han ganado una considerable atención en la enfermedad vascular pulmonar, particularmente en HAP.
Fig. 1La categoría de PUFAS. PUFA: ácidos grasos poliinsaturados; Ala: ácido α-linolénico; EPA: ácido eicosapentaenoico; DPA: ácido docosapentaenoico; DHA: ácido docosahexaenoico; LA: ácido linoleico; GLA: ácido gamma-linolénico; DGLA: ácido dihomo-γ-linolénico; AA: ácido araquidónico; Ada: ácido adrenico
Imagen de tamaño completoEsta revisión tiene como objetivo resumir los esfuerzos de investigación actuales centrados en los objetivos moleculares y celulares de los PUFA ω-6 y las oxilipinas derivadas de PUFA ω-6 en la patogénesis y la progresión del pH, y proponer una modalidad terapéutica potencial potencial contra Omega-6 PUFA.
Hipertensión pulmonar
La patogénesis del pH es extremadamente compleja, con múltiples factores como mutaciones genéticas, inmunoinflamación y desequilibrio de sustancia vasoactiva. La patogénesis del pH incluye principalmente los siguientes aspectos:
Factores genéticos
La genética es un factor crucial en la patogénesis de la hipertensión pulmonar. En particular, las mutaciones en varios genes, particularmente BMPR2, se han implicado en el desarrollo de la hipertensión pulmonar (pH) (8). El senderismo de estos genes afecta la función normal de las células del músculo liso vascular pulmonar, lo que lleva a anormalidades estructurales vasculares y remodelación.
Desequilibrio de sustancias vasoactivas
La vasoconstricción pulmonar y la diástole están reguladas por factores sistólicos y diastólicos secretados por el endotelio vascular pulmonar, el primero principalmente endotelina-1 (ET-1), el segundo principalmente óxido nítrico y prostaciclina.
Ruta endotelina
La familia endotelina contiene principalmente la endotelina 1, 2 y 3. ET-1 se reconoce como el vasoconstrictor más potente de la familia y sus receptores incluyen principalmente el receptor de endotelina A (ET RA) y el receptor B (ET RB) de endotelina. El número de distribución de et ra y et rb varía en diferentes tejidos. Los dos receptores tienen diferentes efectos biológicos después de la unión a ET-1. ET-1 se une a ET RA para mediar la contracción y la proliferación de VSMC, y se une a ET Rb para mediar el diástole de VSMC.
Sin camino
El óxido nítrico (NO) es un mediador principal de la vasodilatación dependiente del endotelio, generado a través de la actividad enzimática del óxido nítrico endotelial sintasa (ENOS) en la L-arginina. Este proceso da como resultado la producción de NO, que luego se difunde a las células del músculo liso vascular adyacente (VSMC) (9, 10). Allí, activa la ciclasa de guanilato soluble, lo que lleva a la generación de monofosfato cíclico de guanosina (CGMP) (11). El monofosfato cíclico de guanosina (CGMP) inicia la relajación de las células del músculo liso vascular (VSMC) activando la proteína quinasa G (PKG). Esta activación mejora el flujo de flujo de iones de calcio (Ca2+) de las células y disminuye la sensibilidad de las proteínas contráctiles a Ca2+, lo que lleva a la vasorelaxación. La enzima fosfodiesterasa-5 (PDE5) juega un papel fundamental en la terminación de los efectos vasodilatorios de CGMP al descomponerlo. Una reducción en la actividad de la vía NO-CGMP, que es crucial para mantener el tono vascular, es un contribuyente significativo al aumento de la vasoconstricción pulmonar característica de la hipertensión pulmonar (pH) (11).
Vía de prostaciclina
La prostaciclina (PGI2) se genera a partir del ácido araquidónico mediante la acción de la ciclooxigenasa de células endoteliales vasculares y la prostaciclina sintasa. PGI2 derivado de endotelio se une al receptor de prostaciclina (IP) en VSMC (12) y estimula un aumento en el monofosfato de adenosina cíclica (AMPc) a través de la señalización del receptor acoplado a proteína G, la activación de la proteína quinasa A (PKA), lo que lleva a una disminución de Ca2 + intracelular y vasodilación mejorada. PGI2 también atenúa la constricción VSMC y PVR mediante la inhibición de la rho-quinasa. Además, PGI2 puede dirigirse al receptor activado por proliferador de peroxisoma nuclear (PPAR) a través de la señalización de endocitosis, que regula la transcripción génica, la proliferación de VSMC y la remodelación vascular pulmonar ((13, 14).
Cuando los factores sistólicos y diastólicos anteriores se desequilibran debido a la expresión de la disfunción endotelial vascular pulmonar, puede conducir a la contracción del músculo liso vascular pulmonar, lo que causa hipertensión pulmonar.
Mecanismos de inflamación y anormalidades inmunes
La inmunoinflamación anormal es una parte importante del mecanismo por el cual la remodelación vascular ocurre en el pH, y una gran cantidad de estudios han confirmado la infiltración masiva de células inmunes alrededor de la vasculatura pulmonar y el depósito de complemento, inmunoglobulina y factores inflamatorios en pacientes con fog y modelos animales (((((((15). Además, hay un aumento notable en los niveles de varias citocinas y la presencia de autoanticuerpos específicos en la sangre periférica de pacientes con pH. Estos hallazgos indican que la función alterada de las células inmunes y la desregulación de la liberación de citocinas contribuyen significativamente a la remodelación vascular pulmonar observada en el pH.
Metabolismo energético anormal
Estudios recientes han subrayado las irregularidades metabólicas, especialmente en el metabolismo de la glucosa, dentro de las células de la pared vascular pulmonar en la hipertensión pulmonar (pH). Normalmente, estas células generan principalmente energía a través de la fosforilación oxidativa. El efecto de Warburg, caracterizado por un cambio de la fosforilación aeróbica a la glucólisis aeróbica en las células tumorales, incluso cuando el oxígeno es abundante, es un fenómeno metabólico distinto. Este cambio está marcado por una mayor dependencia de la glucólisis para la producción de energía, una característica a menudo vinculada al metabolismo de las células cancerosas. Los estudios también han encontrado que las células de la pared vascular pulmonar en el pH muestran anomalías del metabolismo de la glucosa similares a las de las células tumorales, con una mayor absorción de glucosa y la utilización observada en los pulmones de los pacientes con pH y modelos animales, como lo demuestran 18 imágenes FDG-PET FDG (16), y esta conmutación metabólica aberrante promueve la proliferación de células de la arteria lisa de la arteria pulmonar (PASMC) y la producción de matriz extracelular, que a su vez impulsa la remodelación vascular pulmonar (17, 18).
Los factores anteriores se combinarán para causar vasoconstricción pulmonar y remodelación vascular pulmonar.
Oxilipinas e hipertensión pulmonar
La evidencia sugiere un vínculo cercano entre las oxilipinas y varios tipos de hipertensión pulmonar (pH). En particular, las oxilipinas pueden tener efectos similares o opuestos en las células de la arteria pulmonar específicas, lo que subraya la importancia de mantener su equilibrio para la estabilidad del microambiente pulmonar (Fig. 2). Por ejemplo, los niveles elevados de oxilipinas como PGE1, PGE2 y PGF2α están asociados con la gravedad del pH de la displasia broncopulmonar (19). En pacientes con pH severos, los niveles de tejido pulmonar de ácido 5-oxoeicosatetraenoico, 5-HETE, 12-HETE y 15-HETE están significativamente elevados (20). Entre los pacientes con pH con una relación PGI2/TXB2 más baja, aquellos con altos niveles de 12-HETE y …
(Tagstotransilate) Hipertensión pulmonar (T) ácidos grasos poliinsaturados (T) Oxilipinas (T) Terapia dirigida (T) Sistema de neumología/respiratorio