Resumen
Introducción
Se ha demostrado que las partículas de escape diesel (DEP) agravan la patogénesis del asma. Anteriormente demostramos que la exposición concurrente al ácaro del polvo de la casa (HDM) y el DEP en ratones aumenta tanto los eosinófilos como los neutrófilos en el fluido de lavado broncoalveolar (BALF) y también da como resultado niveles más altos de quimiocinas de recreación de neutrófilos y exposición de trampa extracelular de neutrófilos (neta) comparación con la exposición de la trampa extracelular de neutrófilos. Nuestro objetivo fue evaluar si el tratamiento con anti-IL-5 puede aliviar las características asmáticas en este modelo de asma granulocítico mixto. Además, nuestro objetivo fue desentrañar si los neutrófilos modulan la inflamación de las vías respiratorias eosinofílicas agravadas por DEP.
Material y métodos
Los ratones hembra C57BL6/J se expusieron intranasalmente a solución salina o HDM y DEP durante 3 semanas (modelo subagudo). La interferencia con eosinófilos se realizó mediante la administración intraperitoneal de anti-IL-5 (TRFK5), que neutraliza la IL-5. La interferencia con neutrófilos y elastasa de neutrófilos se realizó mediante la administración intraperitoneal anti-Ly6G y Sivelestat, respectivamente. Los parámetros de resultados incluyeron subconjuntos de eosinófilos (EOS homeostáticos y EOS inflamatorios), citocinas proinflamatorias, hiperplasia de células caliciformes e hiperreactividad de las vías respiratorias.
Resultados
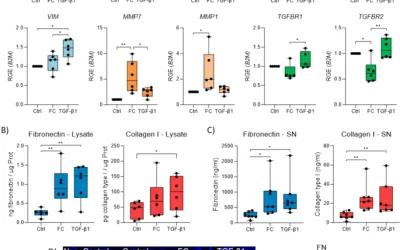
La administración de anti-IL-5 disminuyó significativamente las respuestas eosinofílicas, que afectan los subconjuntos de eosinófilos inflamatorios y homeostáticos, tras la exposición subaguda de HDM + DEP, mientras que los neutrófilos BAL, la formación neta y otras características de asma permanecieron presentes. Los neutrófilos se redujeron significativamente después de la administración anti-LY6G en BALF, pulmón y sangre sin afectar la inflamación eosinofílica tras la exposición a HDM + DEP. El tratamiento con Sivelestat tendió a disminuir la inflamación de la bala, incluidos los eosinófilos, tras la exposición a HDM + DEP, pero no afectó la inflamación pulmonar.
Conclusión
La inhibición de la señalización de IL-5, pero no las intervenciones de neutrófilos, atenúa significativamente la inflamación eosinofílica en un modelo de ratón de asma granulocítica mixta, provocada por la exposición a la contaminación del aire.
Mensajes clave
-
Anti-IL-5 reduce los eosinófilos homeostáticos e inflamatorios en ratones expuestos al alergeno y la contaminación
-
Anti-IL-5 no afecta la formación de la trampa extracelular de neutrófilos, las células caliciformes y la hiperreactividad de las vías respiratorias
-
No hay impacto de las intervenciones de neutrófilos en la inflamación eosinofílica en alergeno y ratones expuestos a la contaminación.
Introducción
Las partículas de escape diesel (DEP) son el componente principal de la contaminación del aire relacionada con el tráfico exterior y pueden tener efectos graves en la salud respiratoria humana, que contribuyen a enfermedades como el asma (1). En individuos sanos, la exposición respiratoria al DEP induce estrés oxidativo y daño en las células epiteliales, lo que lleva a la producción de citocinas y quimiocinas proinflamatorias (IL-6, IL-1β, CXCL8) en los pulmones (2). Además, las personas alérgicas expuestas a DEP demostraron una mayor producción de citocinas tipo 2 (IL-4, IL-5, IL-13), eosinofilia de vías respiratorias e IgE (3). Múltiples estudios han confirmado la influencia de partículas, incluida la incidencia del asma, la gravedad y las exacerbaciones (4).
El asma es una enfermedad heterogénea, que puede clasificarse en granulocítico o paucigranulocítico eosinofílico, neutrofílico, basado en el recuento de esputo inducido (5). El asma eosinofílica a menudo se define por la presencia de eosinófilos de esputo ≥ 3%, mientras que el umbral para definir la inflamación neutrofílica en el asma varía entre ≥ 40% y ≥ 76% de neutrófilos de esputo. En el asma granulocítica mixta, ambos recuentos de células % están por encima de estos umbrales (6). El asma eosinofílica alérgica es el fenotipo más conocido (5). El asma alérgico se caracteriza por respuestas inmunes tipo 2, incluida la eosinofilia y la producción de IgE específica de alérgenos que impulsan la hiperreactividad de las vías respiratorias (AHR) y la remodelación que conduce a los síntomas del asma. Las células inflamatorias que participan en la patogénesis de asma alérgica incluyen células dendríticas (DC), células T helper (TH), eosinófilos y mastocitos (5, 7). Recientemente, se identificaron dos subconjuntos de eosinófilos con distintos expresión de CD101, localización y firmas transcripcionales. CD101− tissue-resident or homeostatic eosinophils (hEOS) were predominantly located in the lung vascular niche with mostly homeostatic functions whereas CD101+ inflammatory eosinophils (iEOS) were predominantly present in bronchoalveolar lavage fluid and extravascular lung during inflammation (8). Estos subconjuntos de eosinófilos aún no se examinan en un modelo de ratón de asma acumulado por contaminantes. Además, se sabe poco sobre el papel de los neutrófilos en la fisiopatología del asma. El número de neutrófilos aumenta particularmente en el esputo, el líquido de lavado broncoalveolar (BALF) y las biopsias bronquiales de pacientes con asma severa que permanecen sintomáticos a pesar de usar corticosteroides inhalados (9). Estos pacientes también tienen niveles más altos de quimiocinas recruitantes de neutrófilos (CXCL1, CXCL2 y CXCL8) en su BALF (10). Se cree que la inflamación neutrofílica en el asma está impulsada por la inmunidad tipo 3 (producción de IL17A a partir de células Th17 y células linfoides innatas tipo 3) (11), sin embargo, múltiples estudios también sugieren que los neutrófilos contribuyen al asma alérgica, dominados por la inmunidad tipo 2 también. Por ejemplo, el reclutamiento de neutrófilos que perjudica profilácticamente disminuye las respuestas inmunes tipo 2 en un modelo de ratón alérgico de asma alérgico inducido por el polen (12). Además, los neutrófilos liberan trampas extracelulares de neutrófilos (NET), estructuras similares a la web que contienen cromatina, histonas citrulinadas y elastasa de neutrófilos (NE). La inhibición de la formación neta en un modelo de exacerbación de rinovirus de atasco murino dio como resultado una disminución de la inmunopatología de tipo 2 (13). También en humanos, se observó una mayor producción de ADN extracelular en esputo de pacientes con asma severa y se vinculó positivamente con neutrófilos de esputo, gravedad de la enfermedad del asma y riesgo de exacerbación ((14). La presencia de inflamación mixta eosinofílica/neutrofílica (granulocítica) se considera un biomarcador de las formas más severas de asma (15,16,17).
Depe se ha demostrado que empeora la patogénesis del asma (18) y ya mostramos que la exposición concomitante al ácaro del polvo de la casa (HDM) y el DEP aumentaron las respuestas inmunes tipo 2, incluidos los eosinófilos BAL, la producción de citocinas tipo 2, la metaplasia de las células calicleas y el AHR en comparación con las solas exposiciones a HDM o DEP (19). Además, en comparación con estos grupos de control, la exposición combinada de HDM + DEP también condujo a un mayor número de neutrófilos que se asocian con una mayor producción de quimiocinas atractivas para neutrófilos, mediadores de neutrófilos y formación neta (20). Las respuestas inflamatorias en este modelo alérgico de asma alérgico agravado por contaminantes, eso imita el asma granulocítica mixta humana: sugieren un papel para los neutrófilos en la respuesta inmune tipo 2. En el manuscrito actual, identificamos subconjuntos de eosinófilos en nuestro modelo de asma agravado de contaminantes murinos e inhibimos la señalización de IL-5 utilizando un anticuerpo neutralizante de IL-5 (TRFK5) para invertir el efecto sobre la inflamación, la hiperplasia de las células caliciformes y Ahr. Además, monitoreamos la dinámica de la respuesta inflamatoria de las vías respiratorias e investigamos la contribución de los neutrófilos en la inflamación tipo 2 inducida por la exposición HDM + DEP. Nos centramos en las intervenciones en el grupo HDM + DEP y no en los grupos de exposición Sole DEP o HDM ya que tienen una inflamación muy leve y variable (debido a las dosis bajas utilizadas en el modelo ((20)), que comprometería la interpretación de los experimentos de intervención.
Material y métodos
Experimentos de ratones
Se compraron ratones hembras (C57BL6/J, de 6 a 8 semanas) en el laboratorio Jackson. Se eligieron ratones hembras porque luchan menos y son más fáciles de manipular que los hombres, sin embargo, nuestro modelo funciona en ratones femeninos y machos (datos no publicados). Todos los experimentos in vivo fueron aprobados por el Comité de Ética Animal de la Facultad de Medicina y Ciencias de la Salud, Universidad de Gante (ECD19-40, ECD19-22, ECD23-50).
Para el modelo de ratón alérgico de asma alérgico de contaminantes, los ratones anestesiados de isoflurano (8/grupo) se expusieron intranasas a la solución salina o la combinación de 1 µg de HDM (Dermatophagoides Pteronyssinus, Laboratorios Greer) y 25 µg Dep (SRM2975, NIST) en el día 1, 8 y 15 como se describen (15 y 15 como se describen (se describieron (se describieron anteriormente (se describieron 25 µg DEP (SRM2975, NIST) en el día 1, 8 y 15 como se describieron (15 y 15 como se describieron (se describieron (se describieron anteriormente (se describieron (se describieron 25 µg Dep.19, 20). La inflamación en los ratones se evaluó a las 48 h después de la última exposición, excepto en el experimento del curso temporal, donde se usaron 3 puntos de tiempo (24, 48 o 72 h después de la última exposición intranasal) para caracterizar la dinámica del inflamación. Los ratones fueron sacrificados por una dosis letal de pentobarbital a través de la inyección intraperitoneal. Se incluye un esquema de cada configuración experimental en las figuras.
Para la inhibición de IL-5 en el modelo HDM + DEP, los ratones recibieron un control de isotipo de 100 µg (clon GL113) o anti-IL-5 (clon TRFK5 (21), un anticuerpo de ratón anti rata que se une a IL-5 y tiene un efecto neutralizante, similar al mepolizumab o reslizumab) en PBS intraperitonealmente el día 8 y 15 una hora antes de la instilación intranasal con solución salina o HDM + DEP, similar a la publicación (((8). Para la inhibición terapéutica de la elastasa de neutrófilos (NE), los ratones fueron tratados intraperitonealmente con PBS o 100 mg/kg de sivelestat (MedChem Express), que es un inhibidor altamente específico y potente de NE, en los días 14, 15 y 16. Livelestat ejerce sus efectos mediante la unión al sitio activo de la enzima (22). Para los experimentos de agotamiento de neutrófilos, los ratones recibieron 100 µg de control de isotipo (rata IgG2A, bioxcell) o anticuerpo anti-LY6G (clon 1a8, bioxcell) intraperitonealmente el día anterior y el día posterior a la instilación intranasal, tanto en una prophiláctica (en días 0, 2, 9, 9, 14 y 16) y un día posterior a los días. Anti-ly6g media la matanza de neutrófilos a través de la opsonización de macrófagos dependiente de FC (23). Tratamiento…
(Tagstotranslate) Astma alérgico de contaminantes