Editor original – Khloud Shreif
Colaboradores principales – Khloud Shreif y Sohriban Ozmen
Contenido
- 1 Introducción
- 2 Antecedentes de anatomía
- 3 Incidencia
- 4 tipos histológicos
- 5 Presentación clínica
- 6 factores de riesgo
- 7 Estadificación del cáncer de vulva
- 8 Gestión
- 9 recursos
- 10 referencias
Introducción
El cáncer de vulva es una neoplasia maligna poco común y el cuarto cáncer ginecológico más común(1) que suele afectar posmenopáusica mujeres, y puede diagnosticarse erróneamente y considerarse una afección inflamatoria, por lo que es importante estar familiarizado con las neoplasias malignas vulvares. Forma una masa o úlcera en la vulva y suele provocar picazón. La incidencia del cáncer de vulva está aumentando en las últimas décadas. Las dos categorías principales de cáncer de vulva; Cáncer de vulva dependiente del virus del papiloma humano (VPH), que es común en mujeres más jóvenes, y VPH independiente que se encuentra en mujeres después de la menopausia.(2). Puede propagarse a los ganglios linfáticos o a estructuras cercanas.
Fondo de anatomía
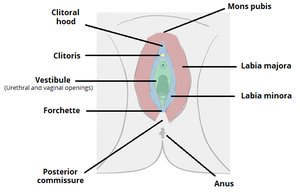
La vulva se refiere a la parte exterior del genitales femeninos externosincluye la entrada a la vagina y el tracto reproductivo interno además de la abertura de la uretra. Se forma a partir de los labios mayores (labios externos), los labios menores (labios internos) y el clítoris.
Las verrugas vulvares son un crecimiento de epitelio causado por la infección por VPH y generalmente se transmiten entre parejas sexuales, pero no desarrollan cáncer.
Incidencia
La incidencia de cáncer de vulva ha aumentado en un promedio de 4,6% cada 5 años en las últimas décadas; en 2018 se reportaron alrededor de 1200 casos de muerte por cáncer de vulva. El carcinoma de células escamosas de vulva es el cáncer de vulva más común y representa aproximadamente el 90% de todos los cánceres de vulva y ocurre en 2-7 de cada 100.000 mujeres, el segundo más frecuente es el melanoma de vulva que representa alrededor del 5%-10% de todas las neoplasias malignas de vulva.(3).
Tipos histológicos
Carcinoma de células escamosas de vulva (VSCC)
También denominada neoplasia intraepitelial vulvar VIN, dividida en; VIN de tipo habitual o lesiones intraepiteliales escamosas de alto grado (HSIL) vulvares, se asocia con la infección por VPH, más común en jóvenes, y tiene un mayor riesgo de progresar a carcinoma de células escamosas (CCE) invasivo, pero progresa lentamente y tiende a ser multifocal. el segundo tipo es VIN diferenciado (dVIN), no depende del VPH y tiene una mayor tasa de recurrencia, peor pronóstico y rápida progresión a VSCC invasivo.(3)(1).
melanoma vulvar
Es el segundo cáncer de vulva más común, comienza en la piel de la vulva, se encuentra más comúnmente en los labios mayores y el área del clítoris, y es más común en mujeres blancas, generalmente a partir de la quinta a séptima décadas de vida. La zona está protegida del sol por lo que los estudios genéticos sugieren que es más similar a lo que ocurre en el melanoma lentiginoso acral, los melanocitos de la piel se vuelven malignos y el tumor continúa creciendo y extendiéndose hasta la extirpación quirúrgica del tumor. El color de la lesión puede ser negro, blanco, rosa, rojo u otros colores.(1)(3).
Carcinoma basocelular de vulva (BCC)
Representa sólo alrededor del 2%-4% de todos los cánceres de vulva, con buen pronóstico y bajo riesgo de desarrollar metástasis. La irritación crónica, la radiación pélvica, la inmunosupresión o el trauma pueden ser factores de riesgo para desarrollar BCC. La lesión puede estar pigmentada y la mayoría de los CBC se tratan con escisión quirúrgica. También existe la enfermedad de Paget vulvar extramamaria que es rara de presentar en casos(3).
Presentación clínica
- Prurito, ardor, dolor o sangrado de tipo invasivo.
- La lesión es plana y ulcerada en el caso del CCE, o nódulo, pápula de bordes y coloración irregulares en el melanoma vulvar.
- La piel puede ser blanca, eritematosa o pigmentada.
- Los síntomas de VBCC, si están presentes, son síntomas inespecíficos que incluyen irritación, malestar, dolor, ulceración o sangrado.
Factores de riesgo

- Inmunosupresión.
- De fumar.
- Historia del cáncer de cuello uterino.
- El envejecimiento se considera un factor de riesgo.
- Infección por VPH.
Estadificación del cáncer de vulva
Estadificación quirúrgica del cáncer de vulva según FIGO 2021(1).
| Escenario | Descripción | |
|---|---|---|
| I | Tumor confinado a la vulva. | |
| Iowa | Tamaño del tumor ≤2 cm e invasión estromal ≤1 mma | |
| BI | Tamaño del tumor >2 cm o invasión del estroma >1 mma | |
| II | Tumor de cualquier tamaño con extensión al tercio inferior de la uretra, tercio inferior de la vagina, tercio inferior del ano con ganglios negativos. | |
| III | Extensión a la parte superior de estructuras perineales adyacentes, o con cualquier número de ganglios linfáticos no fijados y no ulcerados. | |
| IIIA | Tumor de cualquier tamaño con extensión de la enfermedad a los dos tercios superiores de la uretra, los dos tercios superiores de la vagina, la mucosa de la vejiga, la mucosa rectal o metástasis en los ganglios linfáticos regionales ≤5 mm. | |
| IIIB | Metástasis en ganglios linfáticos regionalesb >5 mm | |
| IIIC | Metástasis en ganglios linfáticos regionalesb con diseminación extracapsular | |
| IV | Metástasis en ganglios linfáticos ulcerados, fijados al hueso, o fijos, o metástasis a distancia | |
| IVA | Enfermedad fijada al hueso pélvico o metástasis en ganglios linfáticos regionales fijas o ulceradas. | |
| IVB | Metástasis a distancia(1) | |
Grados histológicos
- G0: no se puede evaluar
- G1: Bien diferenciado
- G2: Moderadamente diferenciado
- G3: Pobre o indiferenciado
Gestión
Es importante que el tratamiento sea individualizado según el paciente y debe incluir servicios de asesoramiento psicosexual junto con un equipo multidisciplinar. El tratamiento depende del estado general del paciente, cualquier comorbilidad asociada, la edad del paciente y la histología y el grado del tumor.
 Radioterapia
Radioterapia
El tratamiento médico vulvar puede incluir uno o más de los siguientes:
- La escisión quirúrgica de los márgenes tumorales puede extenderse a la escisión de los ganglios linfáticos. La escisión del tumor vulvar se considera el estándar de oro para el tratamiento temprano del tumor vulvar. Por ejemplo; La escisión local radical amplia, en la que la escisión de los ganglios inguinales no es necesaria, demostró una disminución de la morbilidad psicosexual que la vulvectomía radical.(5). Se recomienda la cirugía plástica después de la escisión quirúrgica del cáncer de vulva extenso(2).
- Radioterapia, radioterapia de haz externo (EBRT).
- La quimioterapia, según el análisis de la Base Nacional de Datos sobre el Cáncer (NCDB) en 2015 sugirió que las mujeres con cáncer de vulva con ganglios linfáticos positivos se beneficiaron más de la adición de quimioterapia a la radiación.(6).
Si se sospecha un ganglio linfático, es importante realizar primero una biopsia del ganglio, Connecticut o resonancia magnética Para detectar el alcance de la propagación, en este caso se debe ofrecer radioterapia o quimiorradioterapia en la ingle y la pelvis para la enfermedad en etapa temprana.(7).
Manejo de fisioterapia
La función de la fisioterapia con pacientes con cáncer antes o después del tratamiento se concentra en mejorar su calidad de vida y ayudarlos a continuar con sus AVD sin fatiga ni agotamiento. Rehabilitación del cáncer
se concentrará en la terapia con ejercicios, el manejo del dolor, radioterapiay efectos secundarios de la quimioterapia.
Manejo del linfedema / Terapia descongestiva completa.
Fisioterapia del suelo pélvico. La intervención es importante después de la cirugía, quimioterapia o radioterapia, ya que ayuda a mejorar la función sexual, la potencia y la calidad relacionada con la salud, la incontinencia y a restaurar la función de los músculos del suelo pélvico. Nuestra función de fisioterapia incluirá; educación del paciente, técnicas de fisioterapia manual, biorretroalimentaciónentrenamiento de los músculos del suelo pélvico, programa de ejercicio general y programa de entrenamiento en casa(8).
Recursos
Tratamiento del cáncer de vulva, Sociedad Estadounidense del Cáncer.
Sociedad Canadiense del Cáncer.
Referencias
- ↑ 1.0 1.1 1.2 1.3 1.4 Olawaiye AB, Cuello MA, Rogers LJ. Cáncer de vulva: actualización 2021. Revista Internacional de Ginecología y Obstetricia. 2021 octubre; 155:7-18.
- ↑ 2.0 2.1 Alkatout I, Schubert M, Garbrecht N, Weigel MT, Jonat W, Mundhenke C, Günther V. Cáncer de vulva: epidemiología, presentación clínica y opciones de tratamiento. Revista internacional de salud de la mujer. 2015;7:305.
- ↑ 3.0 3.1 3.2 3.3 Tan A, Bieber AK, Stein JA, Pomeranz MK. Diagnóstico y tratamiento del cáncer de vulva: una revisión. Revista de la Academia Estadounidense de Dermatología. 1 de diciembre de 2019;81(6):1387-96.
- ↑ La Educación Médica. Ginecología Cáncer de vulva vaginal La educación médica. Disponible en: http://www.youtube.com/watch?v=XRdEjDiy9HY(consultado por última vez el 7/5/2022)
- ↑ Dellinger TH, Hakim AA, Lee SJ, Wakabayashi MT, Morgan RJ, Han ES. Manejo quirúrgico del cáncer de vulva. Revista de la Red Nacional Integral del Cáncer. 1 de enero de 2017; 15 (1): 121-8.
- ↑ Gill BS, Bernard ME, Lin JF, Balasubramani GK, Rajagopalan MS, Sukumvanich P, Krivak TC, Olawaiye AB, Kelley JL, Beriwal S. Impacto de la quimioterapia adyuvante con radiación para el cáncer de vulva con ganglios positivos: una base de datos nacional sobre el cáncer (NCDB) ) análisis. Oncología ginecológica. 1 de junio de 2015; 137 (3): 365-72.
- ↑ Gaffney DK, King B, Viswanathan AN, Barkati M, Beriwal S, Eifel P, Erickson B, Fyles A, Goulart J, Harkenrider M, Jhingran A. Recomendaciones de consenso para el contorno de radioterapia y el tratamiento del carcinoma de vulva. Revista Internacional de Oncología Radioterápica* Biología* Física. 15 de julio de 2016;95(4):1191-200.
- ↑ Brennen R, Lin KY, Denehy L, Frawley HC. El efecto de las intervenciones de los músculos del suelo pélvico sobre la disfunción del suelo pélvico después del tratamiento del cáncer ginecológico: una revisión sistemática. Fisioterapia. 12 de agosto de 2020; 100 (8): 1357-71.