Editores originales – Habib salisu badamasi badamasi y Relabio-HS
Los principales contribuyentes – Naomi O’Reilly, Vidya Acharya, Kim Jackson, Lucinda Hampton, Oyiemi entonces, Tarina van der Stockt, Manisha Shrestha y Ashmita patrao
Contenido
- 1 Introducción
- 2 dimensiones de la atención médica universal
- 3 Prevalencia global de cobertura de salud universal
- 4 pilares de cobertura de salud universal
- 5 recursos
- 6 referencias
Introducción
«La salud es el derecho humano más fundamental en el que se pueden disfrutar todos los demás derechos. La cobertura de salud universal es su garantía». Dr. Githinji Gitahi (1)
La atención médica universal (UCH) se entiende de varias maneras. Implica juicios sobre quiénes son los posibles destinatarios, ¿cuál es la gama de servicios incluidos en la atención médica y la calidad de esa atención? (2) La cobertura de atención médica universal y de salud universal a menudo se fusionó en una entidad, pero cada término, según lo utilizado por los investigadores, aborda cinco temas principales:
- accesibilidad a la atención médica por parte de sus destinatarios,
- cobertura de población amplia,
- Paquete de servicios de salud de punto de entrada,
- acceso a la salud basado en derechos y derechos, y
- Protección contra las consecuencias sociales y económicas de la enfermedad.
El término «atención médica universal» se ha utilizado con mayor frecuencia para describir las políticas para la atención en países de altos ingresos, mientras que la «cobertura de salud universal» (UHC) se ha aplicado con mayor frecuencia a países de bajos y medianos ingresos. (3)
La OMS ha definido UHC como «garantizar que todas las personas tengan acceso a los servicios de salud necesarios (incluida la prevención, la promoción, el tratamiento, la rehabilitación y la paliación) de la calidad suficiente para ser efectivos y al mismo tiempo garantizar que el uso de estos servicios no exponga al usuario las dificultades financieras. (4)
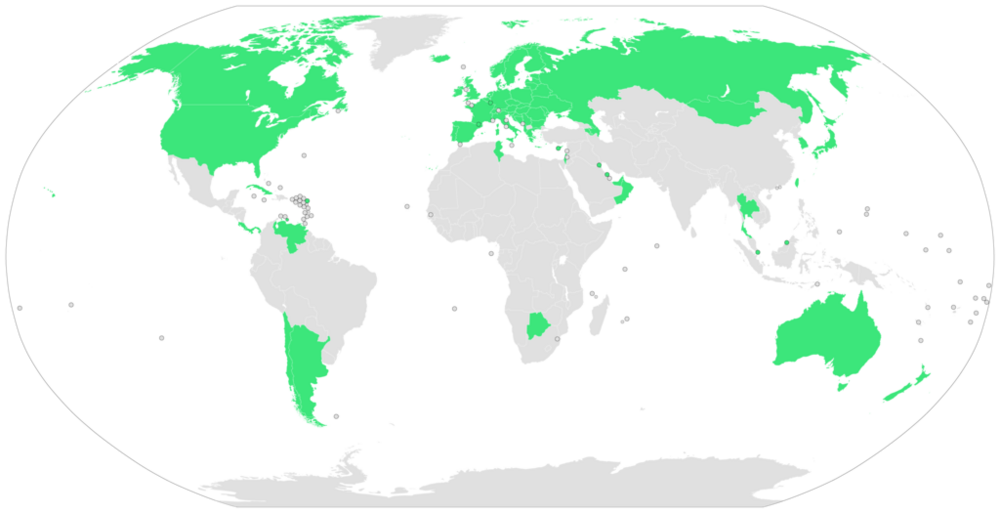 Figura 1 Prevalencia global de la atención médica universal en 2009; 58 países.
Figura 1 Prevalencia global de la atención médica universal en 2009; 58 países.
La cobertura de salud universal es la clave para mejorar el bienestar de la población de un país, la inversión en capital humano y un impulsor fundamental del crecimiento y desarrollo económico inclusivo y sostenible. Es una forma de apoyar a las personas para que puedan alcanzar su máximo potencial y cumplir con sus aspiraciones. Lograr la cobertura de salud universal (UHC) es uno de los 17 Objetivos de Desarrollo Sostenible (ODS) adoptados por la Asamblea General de las Naciones Unidas en septiembre de 2015 -Target 3.8 del ODS 3; que incluyen protección de riesgos financieros, acceso a servicios de atención médica esenciales de calidad y acceso a medicamentos y vacunas esenciales seguros, efectivos, de calidad y asequibles para todos.(4)
Dimensiones de la atención médica universal
El World Health Report 2010 presenta un cubo en la Fig. 2 a continuación para ayudar a los responsables políticos a pensar en las posibles compensaciones en el diseño de beneficios para UHC con las siguientes tres dimensiones:(5)
- ¿Quién se beneficia de los recursos agrupados?
- ¿Para qué servicios?
- ¿A qué costo en el puesto de uso?
Para una cobertura efectiva, el eje de profundidad en el que se cubren los beneficios (cobertura de servicio) debe definirse en términos de servicios necesarios y efectivos de buena calidad. El eje de altura en el costo debe reflejar la capacidad relativa de pagar para evaluar la asequibilidad de la atención. El eje de ancho que está asegurado asegura que las necesidades de los más pobres y vulnerables sean efectivamente cubiertas primero y a un costo asequible.
Acceso a la atención
La cobertura de salud universal tiene como objetivo proporcionar acceso a todos los ciudadanos o residentes al seguro o un conjunto particular de servicios. El uso incluyó «todos pueden obtener un seguro», así como ciertos servicios, como «acceso a medicamentos esenciales» y resultados, «acceso a la atención con protección de riesgos financieros»; El financiamiento para la cobertura universal se basa en dos bases interconectadas. El primero es garantizar que las barreras financieras no impidan que las personas usen los servicios que necesitan -prevención, promoción, tratamiento y rehabilitación. El segundo es asegurarse de que no sufran dificultades financieras porque tienen que pagar por estos servicios. (6)
UHC con el acceso universal es similar a similar por algunas organizaciones, incluida la Organización para la Cooperación y el Desarrollo Económico (OCDE) y las asociaciones médicas estadounidenses. Una preocupación es que las personas pueden lograr los medios financieros, geográficos y legales de acceso al servicio de salud y protección, pero enfrentan barreras culturales o sociales para la atención. (3)
Cobertura
La cobertura universal se denominó cobertura del 100% de la población bajo el plan de salud dado o cobertura de salud integral sin tarifas de usuario. Sin embargo, qué servicios deben estar completamente cubiertos, quién debe estar cubierto y qué servicios se consideran necesarios para que la cobertura sea integral no está claro.(3)
Hasta 2017, la UNGA adoptó un indicador específico para medir la cobertura: Target SDG 3.8.1. La cobertura de los servicios de salud esenciales (definida como la cobertura promedio de los servicios esenciales basados en intervenciones trazadoras que incluyen salud reproductiva, materna, recién nacida e infantil, enfermedades infecciosas, enfermedades no comunicables y capacidad de servicio y acceso, entre la población general y más desfavorecida). El índice de cobertura de servicio UHC tiene un valor de 64 (de 100) a nivel mundial, con valores que van de 22 a 86 en todos los países en 2015. (4)
Paquete de servicios
Este enfoque busca identificar un «paquete universal de beneficios garantizados o derechos, que comprende un conjunto de servicios esenciales aplicados a todos en el mundo. Esto incluye una canasta de servicios que contiene los medicamentos y servicios básicos establecidos en la atención primaria de salud de la OMS. (3)
Enfoque basado en los derechos de UHC
This refers to as ensuring the “highest attainable standard of health, encompassing medical care, access to safe drinking water, adequate sanitation, education, health-related information, and other underlying determinants of health. The rights-based approach starts from the position that health is a human right. This right to health further is disaggregated into negative liberties, such as the ‘right to be free from discrimination and involuntary medical treatment’, and positive ones, such as ‘the right to essential Atención primaria de salud.(3)
Protección de riesgos sociales y económicos
La cobertura universal de protección de la salud social se define como «acceso efectivo a la atención médica asequible de una calidad y protección financiera adecuadas en caso de enfermedad». Se asocia especialmente con la Organización Internacional del Trabajo (OIT), que define la protección de la salud social como una ‘serie de medidas privadas públicas o organizadas públicas y obligatorias contra la angustia social y la pérdida económica causada por la reducción de la productividad, la detención o la reducción de las ganancias o el costo del tratamiento necesario que pueden resultar de la mala salud. (3)
Prevalencia global de la cobertura de salud universal
No hay una sola lista de países que cumplan con la definición de UHC de la OMS, basada en criterios explícitos. Sin embargo, la OIT ha compilado una lista de 190 países, acompañado de un índice de protección de la salud social, que combina datos sobre el estado legal de la cobertura y las medidas cuantitativas, como el nivel de gasto de salud, pagos de bolsillo e indicadores de acceso.(3)
El Informe de Monitoreo Global 2017 reveló que al menos la mitad de la población mundial aún carece de acceso a los servicios de salud esenciales y que alrededor de 100 millones de personas son empujadas a la pobreza extrema cada año debido a sus gastos de salud.(4)
El Informe de Monitoreo Global sobre Protección Financiera en Salud 2019 se centra en esta segunda dimensión de las dificultades financieras de UHC de los gastos de salud de bolsillo (OOP). El informe analiza cuántas personas en todo el mundo son empujadas a la pobreza por el pago de OOP y cuánto pago de este tipo requiere más del 10% o (25%) de su consumo o ingresos (los llamados gastos ‘catastróficos’). A nivel mundial, alrededor de 925 millones de personas gastan más del 10% de sus ingresos familiares en atención médica, y más de 200 millones gastan más del 25%. En los últimos años, los gastos de bolsillo han caído en las líneas de pobreza de $ 1.90 al día y $ 3.20 al día.(4)
Pilares de cobertura de salud universal
Se identifican tres pilares como necesarios para apoyar una estrategia de UHC, y son problemas fundamentales e interrelacionados que restringen a los países de una cobertura más cercana a universal. La intersección de estos tres pilares tiene como objetivo crear un entorno en el que UHC es un objetivo medible y alcanzable.(6)
- Recaudando fondos suficientes para garantizar la disponibilidad de servicios de salud que satisfagan las principales necesidades de salud de la población. Para hacer esto, se sugiere que los países necesiten:
- Aumentar la eficiencia de la recolección de ingresos
- Re-priorizar los presupuestos gubernamentales para dar dinero a la salud
- Explore oportunidades de financiamiento innovadoras como impuestos sobre boletos aéreos, transacciones de divisas o tabaco
- Asistencia de desarrollo de acceso (ayuda) para la salud
- Reducción de la dependencia de los pagos de bolsillo (donde las personas pagan directamente por los servicios de salud que usan) como una forma de financiar los servicios de salud. En lugar de cobrar tarifas por servicios de salud, el informe recomienda utilizar planes de impuestos o seguros para financiar los servicios de salud. Esto reduce el riesgo financiero para las personas y el riesgo de acciones en toda la población. Las personas pobres necesitarán servicios de salud subsidiados, y el pago a través de impuestos o seguros debe ser obligatorio para aquellos que puedan pagarlo, o las personas con bajo riesgo optarán por no participar en el sistema de pago.
- Reduciendo el uso ineficiente e inequitativo de los recursos durante el proceso de entrega de atención médica: todas las personas, independientemente de la enfermedad o la condición; edad, género, raza o antecedentes étnicos; orientación sexual; Ubicación geográfica; Los antecedentes socioculturales, el estado económico o legal, deben tener acceso justo e imparcial a la atención médica de calidad. El legado de la desigualdad puede ser abordado por ambos …


